42
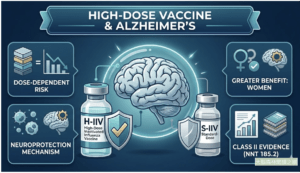

流感疫苗能預防阿茲海默症,這個發現早已被大家所熟知。然而,一個更關鍵的問題從未被正面回答:疫苗的免疫強度,是否決定了神經保護效應的深度與持續時間?
2026 年發表於 Neurology 的這項大型研究,首次以超過 16 萬名 65 歲以上長者的真實世界資料,直接比較高劑量與標準劑量流感疫苗對阿茲海默症發生風險的差異。這篇文章在統計的方法上做了一些特殊的設計,有興趣的人可以仔細去看一下。
重要提問:
Q1:為什麼我們已經知道流感疫苗能防失智,還要特別比較「高劑量」與「標準劑量」的差異?
Q2:本研究如何突破過往觀察性研究的框架,避免「健康接種者偏差」干擾結果?
Q3:在真實世界數據中,高劑量流感疫苗究竟能為長者帶來多大的阿茲海默症預防效益?
Q4:疫苗的神經保護效應是否在所有長者身上都一樣?性別差異在此扮演了什麼角色?
Q5:如果改變結局指標的定義,高劑量疫苗的保護效應是否依然穩健?
Q6:這種劑量依賴性的保護效應,究竟是單純因為「少得流感」,還是免疫系統被「重新編程」了?
內容目錄
內容目錄
Risk of Alzheimer Dementia After High-Dose vs Standard-Dose Influenza Vaccination
文獻出處
背景
研究背景與知識缺口
- 多項抗微生物疫苗(流感、肺炎鏈球菌、帶狀疱疹)已被觀察性研究連結至老年族群失智風險降低
- 本研究團隊前期研究(Bukhbinder et al., J Alzheimers Dis, 2022)顯示:接種 ≥1 劑 IIV vs. 未接種,4 年追蹤期內 AD 風險降低約 40%
- 關鍵知識缺口:上述所有研究均未區分標準配方與具免疫增強特性的疫苗(高抗原劑量、佐劑添加、重組抗原)之間的效應差異
可能機制的理論框架
- 抗微生物途徑:H-IIV (high dose 高劑量)較 S-IIV (standard dose 標準劑量)提供更強的流感感染防護,可減少嚴重感染所引發的全身性發炎、神經炎症及神經退化加速
- 非抗微生物途徑(非感染性機制)包含:
- Trained immunity:先天免疫記憶的誘導,改變單核球與微膠質細胞功能狀態
- Inflammaging 調節:緩解老化相關的慢性低度炎症失衡
- Immunosenescence 修正:逆轉老化導致的免疫功能衰退
- 神經炎症反應調節:影響對 AD 特徵病理(amyloid、tau)的免疫清除效率
性別效應的理論依據
- Taquet et al.(Nature Medicine, 2024)研究重組帶狀疱疹疫苗(Shingrix)vs. 活性減毒疫苗(Zostavax)發現:重組配方的失智保護效應在女性中更為顯著
- 本研究據此提出延伸假說:免疫增強劑型(包括高抗原劑量)的性別依賴性神經保護效應,是否具備跨疫苗的普遍性
研究假說
- 主要假說:≥65 歲成人接種 H-IIV 後的 AD 發生風險顯著低於接種 S-IIV 者
- 次要假說:此劑量依賴性保護效應在女性中更為顯著
研究方法
研究設計
- 設計類型:族群基礎回溯性世代研究,採用 Target Trial Emulation(TTE)框架
- 核心因果問題:在 ≥65 歲成人中,基線接種 H-IIV vs. S-IIV,若無人因失訪而退出,其 3 年內 AD 發生風險差異為何?
- TTE 框架 首先明確假設性隨機試驗之方案規格,再以觀察性資料模擬執行,對齊資格判定、治療分配與追蹤起點,以去除 immortal time bias 及相關選擇性偏誤
資料來源與研究期間
- 資料庫:IQVIA PharMetrics Plus for Academics(PMPA)——美國商業保險理賠資料庫,涵蓋全美 50 州住院、門診及藥局申報紀錄
- 可用資料範圍:2014 年 1 月至 2022 年 9 月
- 研究期間:2014 年 8 月 1 日至 2019 年 7 月 31 日
- 研究截止於 2019 年以避免 COVID-19 大流行對流感疫苗接種行為與 AD 診斷模式的干擾
- 死亡資料於此資料庫中不可取得,為主要資料限制之一
納入與排除條件
納入條件:
- 年齡 ≥65 歲
- 在 PMPA 資料庫中具備連續 ≥2 年的醫療與藥物保險申報紀錄
- 具備年齡、性別、地理區域等基本人口學資料
排除條件:
- 既往任何 ICD 記錄顯示輕度認知障礙(MCI)、腦病變或任何原因之失智症
- 既往任何 FDA 核准之 AD 症狀治療藥物申報紀錄(donepezil、galantamine、rivastigmine、memantine)
共變數設定
- 涵蓋範圍:人口學特徵、醫療共病、用藥史、常規疫苗接種史、醫療資源利用代理變數
- 基線值定義:納入前 2 年內最近一次測量值(流感疫苗接種史除外)
- 流感疫苗接種史:過去 2 個流感季內接種增強劑型(enhanced IIV)及標準劑量疫苗之累積劑數分別作為獨立共變數
- 選取原則:納入與 AD 診斷相關、或同時與 AD 及流感疫苗接種行為相關之變數;與疫苗接種行為相關但與 AD 無關之變數予以排除
暴露定義
H-IIV 組:
- 唯一配方:Fluzone High-Dose(FDA 自 2010 年起核准用於 ≥65 歲)
- 透過藥品名稱及 Current Procedural Terminology(CPT)代碼識別
S-IIV 組:
- 研究期間美國核准、用於 ≥50 歲之所有標準劑量、無佐劑、非重組型 IIV 統一歸為 S-IIV
- 明確排除佐劑添加型(A-IIV)及重組型(R-IIV)配方
分組邏輯與 sequential trials
- 受試者可在 2016–2019 三個流感季 中,被分派到立即接受 H-IIV 或 S-IIV 的策略。流感疫苗季被定義為 8 月到次年 2 月,理由是美國流感疫苗施打通常 8 月開始,10–11 月達高峰,2 月底後接種極少。
- 研究共模擬 21 個 sequential trials。本質上,每一個流感季中的「月份」都被視為一個可入組的 trial enrollment window;若同一個人在不同年度仍符合條件,他可在不同流感季 最多每季入組 1 次。因此分析單位不只是人,而是 person-trial。
- 這個做法的 methodological 意義很大:
- 它讓不同月份接種者都能有各自對齊的 time zero。
- 允許同一人在不同年度以不同 vaccination decision 進入分析。
- 比起只用第一次接種建立單一 cohort,更貼近真實世界 annual revaccination。
終點定義
Incident AD 定義為以下任一:
- ≥1 筆 ICD 記錄(含 AD 特異性、老年性癡呆、原因未明失智症代碼)
- 任一 AD 核准藥物申報(donepezil、galantamine、rivastigmine、memantine)
Causal Contrasts:PP 與 ITT 為何都做
- 作者同時估計 per-protocol(PP) 與 intention-to-treat(ITT) 效果,這是本研究很關鍵的設計細節。
- PP 分析:
- 若追蹤期間再次接受任何流感疫苗,即視為 protocol nonadherence 並予以 censor。
- 目的在於更純粹評估 baseline 劑量選擇本身 的效果。
- ITT 分析:
- 不因後續再接種而 censor。
- 較接近真實世界每年重複施打的情境,但也更容易出現暴露錯置,因為 baseline 劑量與後續年度劑量可能不一致。
- 作者明言 主要因果問題關心的是 baseline dose independent of subsequent vaccinations,因此 PP 是主要分析,ITT 則作為現實世界詮釋的輔助。
統計分析
傾向分數與加權:
- 以邏輯迴歸計算每筆 person-trial 之傾向分數(treatment propensity score)
- 應用 IPTW (inverse probability of treatment weighting) 建立基線共變數平衡之虛擬族群(pseudo-population)
- IPTW 權重進行穩定化處理;共變數平衡以 standardized mean difference(SMD)評估,SMD < 0.1 視為充分平衡
- SMD ≥ 0.1 之共變數加入二次項後重新建模(實際應用於年齡及流感疫苗接種史)
- 另建立設限機率模型(因失訪及方案不遵從),計算 IPCW;穩定化設限權重與治療權重相乘為複合權重,並截斷於第 99 百分位
效應估計:
- 透過 pooled logistic regression 逐月估計 risk difference(RD)、NNT 及 risk ratio(RR)
- 95% CI 以 bootstrapping(500 次重抽樣)計算
- 統計顯著性定義:95% CI 不含虛無值(RD = 0 或 RR = 1)
分析工具: Python 3.8.5 及 R 4.3.2
次要分析(6 項)
- 性別分層分析:以性別分層重複主要分析,評估性別是否為效果修飾因子
- 2 年流感疫苗清除期分析:排除過去 2 年內曾接種流感疫苗者,以更純粹地分離基線劑量效應
- MCI 為結局之分析:以 incident MCI 取代 AD 為主要結局,AD 作為競爭風險;採用 3 種嚴格程度不同的 MCI 病例定義
- 持續性(季節性)接種分析:評估連續 3 年重複接種 H-IIV vs. S-IIV 對 AD 風險的累積效應
- A-IIV vs. S-IIV 比較:探討佐劑添加型流感疫苗的神經保護效應(R-IIV 因資料量不足而無法評估)
- 前期研究可重現性驗證:將前期 Optum Clinformatics 研究方法論應用於 PMPA 資料庫,驗證接種 vs. 未接種結果的跨資料庫一致性
敏感性分析(8 項)
- 較嚴格的 AD 定義:要求 12 個月內 ≥2 筆 AD 相關 ICD 或藥物申報
- 排除老年性及未明確失智 ICD 代碼之 AD 定義
- 僅以藥物申報定義 AD(排除 ICD 代碼)
- 以廣義 ADRD(AD and related dementias)代碼作為結局
- 縮短資格判定期至 1 年,延長追蹤期至最長 4 年(28 個模擬試驗)
- 加入 1 個月延遲期(lag period),以評估偵測偏誤與逆因果性
- 限定抗高血脂藥物依從者(覆蓋率 ≥80% 者)為分析對象,以探測殘餘健康行為混淆
- 負向控制結果分析:以急性胰臟炎、急性盲腸炎、急性膽囊炎、肩關節黏連性囊炎之複合 ICD 代碼作為陰性對照結局
- 所有 8 項敏感性分析均以性別分層方式重複執行
研究結果
基線特徵與族群平衡
族群規模:
- H-IIV 組:185,183 person-trials(120,775 位獨立參與者)
- 平均年齡 74.4 歲(SD 5.5);女性占 57.3%
- S-IIV 組:53,918 person-trials(44,022 位獨立參與者)
- 平均年齡 73.0 歲(SD 6.1);女性占 56.4%
IPTW 加權後共變數平衡:
- 加權前:年齡(SMD = 0.235)及流感疫苗接種史(SMD 最高達 0.936)未達平衡標準
- 加入二次項後重新建模,所有共變數 SMD 均降至 < 0.1,達充分平衡
- 加權後兩組在年齡、性別、地理區域、共病負擔、用藥史及疫苗接種史各項均達良好平衡(詳見 Table 1)
平均追蹤時間:
| 設計 | H-IIV 組 | S-IIV 組 |
|---|---|---|
| Per-protocol(PP) | 14.3 個月 | 15.0 個月 |
| Intention-to-treat(ITT) | 19.0 個月 | 19.2 個月 |
- 追蹤期間因接種流感疫苗而遭 PP 設限之 person-trials:共 97,188 筆
主要分析結果
AD 累積風險差異
Per-Protocol(PP)設計:
- H-IIV 相較 S-IIV,累積 AD 風險於接種後第 1 至 25 個月持續呈統計顯著降低
- 效應量隨追蹤時間累積遞增,於第 25 個月達最大值:
- Risk difference:−0.0054(95% CI:−0.0104 至 −0.0000)
- Risk ratio:0.887(95% CI:0.795–1.000)
- NNT = 185.2
- 第 26 個月起 95% CI 跨越零值,保護效應不再達統計顯著
Intention-to-Treat(ITT)設計:
- 保護效應延伸至接種後第 1 至 28 個月
- 第 28 個月最大效應:
- Risk difference:−0.0037(95% CI:−0.0071 至 −0.0001)
- Risk ratio:0.917(95% CI:0.849–0.997)
- NNT = 270.3
- 第 29 個月起效應不再顯著
效應動態趨勢:
- 保護效應自接種後第 1 個月即達顯著(PP:RR = 0.778;ITT:RR = 0.801)
- Risk ratio 隨追蹤時間逐漸趨近 1,顯示保護效應隨時間衰減
- PP design 效應量持續大於 ITT design,符合預期(PP 更純粹反映基線劑量效應)
次要分析結果
性別分層分析
女性:
- PP design:第 1–13 個月顯著
- 最大效應第 13 個月:NNT = 416.7
- ITT design:第 1–17 個月顯著
- 多項敏感性分析中效應穩健性高於整體分析
男性:
- PP design:全程未達統計顯著
- ITT design:第 17–24 個月短暫顯著
- 最小 NNT = 232.6(第 24 個月)
- 第 1–16 個月及第 25 個月後均無顯著差異
性別比較要點:
- 女性保護效應出現較早(第 1 個月即顯著)、持續較長、統計穩健性較高
- 男性效應僅在 ITT 分析中呈現,出現時間點顯著較晚(第 17 個月後)
- 此性別雙態性模式在所有 8 項敏感性分析的性別分層版本中均一致呈現
2 年流感疫苗洗除期分析
- 排除過去 2 年內曾接種流感疫苗者後:
- PP design:全程無統計顯著差異
- ITT design:僅第 1–4 個月呈顯著降低
- 整體效應衰減,可能原因:
- H-IIV 神經保護效應依賴持續性反覆接種(至少每 2 年一次)
- 排除既往接種者後樣本量大幅縮減,統計檢定力不足
MCI 之分析
| 病例定義 | ITT 結果 | PP 結果 |
|---|---|---|
| ICD 代碼定義 | MCI 風險升高 | 無顯著差異 |
| ICD 或藥物申報定義 | MCI 風險升高 | 第 13–24 個月風險升高(下限 CI 接近零) |
| 嚴格定義(≥2 筆代碼或 1 碼 + 1 藥物) | 無顯著差異 | 無顯著差異 |
解讀注意事項:
- 結果高度不一致,主因為 claims data 中 MCI 偵測率極低
- 美國基層醫療 MCI 偵測率低至 0.08%,>92% 預期病例缺乏對應診斷碼
- Alzheimer Disease Research Center 資料顯示:50% 專家確診 MCI 在 Medicare claims 中被誤編為失智症
- MCI 不宜作為此類 claims-based 研究的可靠次要結局指標
持續性季節接種分析
- 連續 3 年重複接種 H-IIV vs. S-IIV(sustained seasonal vaccination):
- PP design:AD 風險於第 1–27 個月顯著降低
- 最大效應:NNT = 294.1(第 27 個月)
- 保護效應持續時間略長於主要分析(第 25 個月),支持累積接種效益假說
A-IIV vs. S-IIV 比較
- PP design:全程無顯著差異
- ITT design:AD 風險於第 22–35 個月顯著降低
- 最大效應:NNT = 62.1(第 35 個月)
- 保護效應出現時間較 H-IIV 更晚,可能反映佐劑型疫苗誘導之持久性免疫效應的延遲累積特性
- R-IIV:因 PMPA 中申報筆數過少(僅 1,599 筆),無法進行有效評估
前期研究可重現性驗證
- 將前期 Optum Clinformatics 研究方法論應用於 PMPA:
- 流感疫苗接種 vs. 未接種:AD 風險顯著降低,NNT = 137.0
- 方向與效應量均與前期研究一致
- 跨資料庫可重現性獲支持,強化本研究方法論之外部效度
敏感性分析結果
終點定義變動之影響
較嚴格 AD 定義(12 個月內 ≥2 筆相關事件):
- PP design:第 29–35 個月顯著
- 最大效應:NNT = 79.4(第 35 個月)
- 保護效應出現較晚,但效應量(NNT)較主要分析更大
排除老年性及未明確失智 ICD 代碼:
- 病例數較主要分析減少約 80%
- H-IIV vs. S-IIV:ITT 及 PP 全程無顯著差異
- 顯示主要分析結果對廣義失智代碼具高度依賴性
僅以藥物申報定義 AD:
- 病例數減少 62%,估計精確度大幅下降
- H-IIV vs. S-IIV:全程無顯著差異
以廣義 ADRD 為結局:
- 病例數較主要分析增加 10–15%
- PP design:第 1–17 個月顯著,最大效應 NNT = 357.1(第 17 個月)
- ITT design:第 1–24 個月顯著
追蹤期延長(1 年資格判定期)
- 模擬試驗數增至 28 個,追蹤期延長至最長 4 年
- PP design:第 1–19 個月顯著,最大效應 NNT = 400.0(第 17 個月)
- ITT design:保護效應延伸至第 1–33 個月
- 追蹤期延長後保護效應持續時間相應延長,主要分析結果方向性獲進一步支持
1 個月延遲期分析(逆因果性評估)
- 追蹤起點延後 1 個月後:
- 第 1–7 個月:PP 及 ITT 均無顯著差異
- 第 8–28 個月:兩種設計均呈顯著保護效應
- 最大效應:NNT = 148.2(第 28 個月,ITT)
- 臨床詮釋:
- 主要分析第 1–7 個月的效應,可能部分源自逆因果性(早期未確診之認知退化病例)或偵測偏誤(H-IIV 與 S-IIV 接受者之失智監測頻率差異)
- 第 8 個月後持續顯著效應,支持保護效應具真實生物學基礎
抗高血脂藥物依從性次族群
- 限定依從率 ≥80% 者:
- Person-trial 減少 63%;病例數減少 64%
- H-IIV vs. S-IIV:全程無顯著差異
- 效應量方向與主要分析一致,不顯著主因統計檢定力下降
- 此結果提示 healthy-vaccinee bias 可能對主要分析結果有殘餘影響,無法完全排除
負向控制結果分析
- 以急性單相性疼痛疾病(急性胰臟炎、盲腸炎、膽囊炎、肩關節黏連性囊炎)為陰性對照:
- H-IIV vs. S-IIV:全程無顯著差異
- 支持主要分析中觀察到的 AD 風險降低,至少部分可歸因於疫苗劑量本身,而非殘餘混淆所致
所有分析結果綜合摘要表
| 分析項目 | ITT 顯著期間 | PP 顯著期間 | 最佳 NNT |
|---|---|---|---|
| 主要分析 | 第 1–28 個月 | 第 1–25 個月 | 185.2(PP, M25) |
| 女性 | 第 1–17 個月 | 第 1–13 個月 | 416.7(PP, M13) |
| 男性 | 第 17–24 個月 | 無顯著差異 | 232.6(ITT, M24) |
| 2 年洗除期 | 第 1–4 個月 | 無顯著差異 | — |
| 持續性季節接種 | 不適用 | 第 1–24 個月 | 294.1(PP, M27) |
| 嚴格 AD 定義 | 無顯著差異 | 第 29–35 個月 | 79.4(PP, M35) |
| 排除廣義失智碼 | 無顯著差異 | 無顯著差異 | — |
| 藥物申報定義 | 無顯著差異 | 無顯著差異 | — |
| ADRD 為結局 | 第 1–24 個月 | 第 1–17 個月 | 357.1(PP, M17) |
| 4 年追蹤期 | 第 1–33 個月 | 第 1–19 個月 | 400.0(PP, M17) |
| 1 個月延遲期 | 第 8–28 個月 | 第 8–28 個月 | 148.2(ITT, M28) |
| 抗高血脂依從者 | 無顯著差異 | 無顯著差異 | — |
| 負向控制結局 | 無顯著差異 | 無顯著差異 | — |
討論
核心結論
- 本回溯性世代研究以大型美國保險理賠資料庫確認:≥65 歲成人接種 H-IIV 後,3 年追蹤期內 incident AD 風險顯著低於接種 S-IIV 者
- PP design 中保護效應持續至第 25 個月,最小 NNT = 185.2
- 研究提供 Class II evidence,為疫苗劑量依賴性神經保護效應提供迄今最直接的觀察性因果推論證據
方法學優勢分析
- Active comparator design 的核心價值:限定比較群體於已接種者之間,相較傳統接種 vs. 未接種設計,可有效壓制以下偏誤:
- Confounding by indication(高劑量使用者的臨床選擇偏差)
- Healthy-vaccinee bias(接種者整體健康狀況優於未接種者)
- Surveillance bias(接種者就醫頻率偏高導致診斷率虛增)
- 殘餘未測量混淆
- Target trial emulation 防止 immortal time bias
- IPTW + IPCW 同步處理基線干擾因子及隨時間變動的資訊性設限
- 負向控制結果分析無顯著差異,進一步支持主要結果非單純由殘餘混淆所驅動
性別效應的詮釋與機制推論
- 男女兩性接種 H-IIV 後均呈現 AD 風險降低趨勢,然女性效應的持續時間更長、敏感性分析中穩健性更高
- 可能的免疫學機制包括:
- 老年女性流感特異性體液免疫反應強度與持久性優於同齡男性
- Trained immunity 誘導效率之性別差異(innate immune memory 建立能力)
- 老年女性 inflammaging 與 immunosenescence 的表型特徵,對免疫調節干預的反應性可能更高
- 作者明確指出:性別依賴效應是否反映流感特異性免疫的性別雙態性,或非流感特異性機制(如 innate training)的性別差異,目前無法區辨,需進一步研究
2 年清除期分析結果的臨床詮釋
- 排除過去 2 年內曾接種流感疫苗者後,PP design 全程無顯著差異,ITT 僅第 1–4 個月短暫顯著
- 此結果有兩種互補解讀:
- H-IIV 的神經保護效應可能依賴至少每 2 年一次的連續接種,單次效益不足以在 3 年追蹤內累積至可偵測閾值
- 排除既往接種者後樣本數大幅縮減,統計檢定力下降
- 「持續性季節接種」次要分析(repeated H-IIV vs. S-IIV over 3 years)中,保護效應延伸至第 27 個月,與此推論方向一致
A-IIV vs. S-IIV 比較結果的解讀
- PP design 中 A-IIV vs. S-IIV 無顯著差異;ITT 分析中 A-IIV 保護效應出現較晚(第 22–35 個月),最大效應 NNT = 62.1(第 35 個月)
- 此延遲發生的保護效應可能反映佐劑型疫苗的較持久性免疫學效應:
- 更耐久的體液免疫(durable humoral immunity)
- Memory-like innate immune responses 的延遲累積效果
- 作者建議未來研究應進一步評估佐劑對 AD 風險的獨立及協同效應
1 個月延遲期分析的逆因果性評估
- 加入 1 個月延遲期後,第 1–7 個月保護效應消失,第 8–28 個月效應持續顯著(最大 NNT = 148.2 at month 28)
- 此發現提示:主要分析中第 1–7 個月的保護效應,可能部分反映逆因果性或偵測偏誤:
- 早期確診可能源於接種前即存在但未診斷的認知退化(預診斷期漏網病例)
- H-IIV 與 S-IIV 接受者之間可能存在失智症監測頻率的系統性差異
- 然而,第 8–28 個月的持續顯著效應強化了至少部分保護效應具有真實生物學基礎的解讀
主要研究限制
| 限制項目 | 說明 |
|---|---|
| 缺乏死亡資料 | S-IIV 組可能因更高的流感相關死亡率而低估 AD 累積風險,偏誤方向為低估 H-IIV 保護效應;IPCW 部分校正,但無法完全區分死亡與其他脫保原因 |
| 追蹤期不足 | 最長 3 年(延伸分析 4 年),遠短於 AD 數十年的臨床前期,限制長期效應評估 |
| 缺乏社經與生活型態資料 | 教育程度、收入、運動習慣、健康識能等均未收錄,為 administrative database 的普遍限制 |
| 終點定義特異性不足 | 高度依賴廣義失智 ICD 代碼,無法確認 AD 特異性;缺乏 biomarker 確診病例 |
| PMPA 資料庫代表性問題 | ≥65 歲族群僅占資料庫 5%(實際約占美國人口 16%),多為商業 Medicare 補充計劃投保者,結果外推至傳統 Medicare 或未投保族群需謹慎 |
| 藥物申報捕獲率偏低 | ≥65 歲者常同時具備商業保險與傳統 Medicare,傳統 Medicare 給付之藥物申報不會納入 PMPA,導致 AD 藥物定義之結局可能有系統性低捕獲 |
未來研究方向
- 需要具備多元族群、完整社經與生活型態資料、認知功能縱貫評估、以及 biomarker 確認診斷的前瞻性研究,追蹤期應對應 AD 數十年的臨床前期
- 應進一步評估:
- 疫苗劑量依賴效應的潛在機制:感染預防 vs. 非感染性免疫調節途徑的相對貢獻
- 流感疫苗是否影響症狀發生後的認知退化進程(MCI → AD 的轉換速率)
- 佐劑(A-IIV)與重組型(R-IIV)疫苗的神經保護效應
- 免疫增強疫苗對 AD 病理標記(amyloid、tau)的直接影響
個人想法
- 這篇研究最吸引我之處應該是在它對已有的觀察結論問了醠深層次的問題, 會問問題很重要。過去很多疫苗與失智研究,常停留在「有接種 vs 沒接種」的比較,但這種設計很容易被健康意識、醫療利用、功能狀態等差異污染。這篇文章真正好的地方,是把問題推進到 同樣都接種流感疫苗的人之中,高劑量是否比標準劑量更能降低阿茲海默症失智風險。這個問題比過去更深入,也更接近機制層次。
- 如果今天只是再次看到「有打疫苗的人失智較少」,大家不會太感興趣;但當比較變成 高劑量 vs 標準劑量,我就會開始認真思考:這背後是否真的存在 dose-dependent immune effect。也就是說,疫苗的價值可能不只在於預防感染本身,而是更強的免疫刺激,可能改變老化免疫系統、神經發炎或 brain resilience 的軌跡。作者也明確提出,差異可能不只是來自 infection prevention,也可能來自 non-infection-related mechanisms。
- 從臨床研究角度看,這篇文章充分展示了大型保險資料的力量:樣本大、可做 real-world comparison、可以處理 annual vaccination decision、可以觀察人群層面的趨勢。但它的上限也一樣明顯:沒有教育、生活型態、生物標記、死亡資料,也沒有真正的認知表型深度。 用台灣健保資料庫做研究的文章也有同樣的限制,但這類資料分析可以拿來產生和印證值得重視的假說,但還不足以作為改變失智臨床決策的最後證
- 在研究中估計MCI 的漏診率可能高達9 成,其實在AD的診斷上文章上也有提及可能有漏診的情形,這和用台灣健保資料庫做失智相關的研究類似,仍是一個大家都知道的缺失。
- 必須要強調,這不是RCT trial, 所以證據等級只到class II. 綜合而言,本研究在方法論上已做到觀察性資料所能達到的頂層規格,其結論方向具有合理的生物學可信度,並與多個獨立研究的發現呼應。然而,缺乏 biomarker 確診、結局定義的高度不穩定性、以及多項敏感性分析的效應消失,也削弱了此研究的結論層級。
重點問答
Q1:為什麼我們已經知道流感疫苗能防失智,還要特別比較「高劑量」與「標準劑量」的差異?
過去的大型隊列研究已證實,接種非活性流感疫苗(IIV)能顯著降低老年人罹患阿茲海默症(AD)的風險。然而,醫界仍不清楚這種保護效應是單純來自於預防流感感染,還是與疫苗誘發的免疫調節(如:訓練免疫 trained immunity)有關。本研究的核心目的,正是透過比較「高劑量流感疫苗(H-IIV)」與「標準劑量(S-IIV)」,探究抗原劑量強度的增加,是否能帶來更強大的神經保護效應,藉此為「免疫增強可能延緩神經退化」的假說提供真實世界證據。
Q2:本研究如何突破過往觀察性研究的框架,避免「健康接種者偏差」干擾結果?
觀察性研究最常被詬病的就是「健康接種者偏差」與「永生時間偏差」。為了解決這項痛點,本研究採用了極為嚴謹的「靶向試驗模擬 (Target Trial Emulation, TTE)」設計。研究團隊不僅設立了嚴格的納入與排除標準,更將超過16萬名65歲以上的長者數據,切分為21個序列嵌套試驗來模擬隨機對照試驗。此外,透過限定比較對象為「已接種標準劑量者」而非「未接種者」,並結合逆概率治療加權(IPTW),成功在真實世界數據中最大程度地模擬了隨機分派的因果推論環境。
Q3:在真實世界數據中,高劑量流感疫苗究竟能為長者帶來多大的阿茲海默症預防效益?
研究結果顯示,接種高劑量流感疫苗(H-IIV)的長者,其後續發生阿茲海默症的風險顯著低於接種標準劑量(S-IIV)者。在符合方案(Per-Protocol, PP)分析中,這種顯著的保護效應可持續至接種後第25個月,且在第25個月時達到最大效益,其需治數 (Number Needed to Treat, NNT) 為 185.2。這意味著,每將185位接種標準劑量疫苗的長者改為接種高劑量疫苗,就能在兩年內額外預防一例阿茲海默症的發生,展現了具體的公共衛生與臨床價值。
Q4:疫苗的神經保護效應是否在所有長者身上都一樣?性別差異在此扮演了什麼角色?
有意思的是,本研究發現高劑量疫苗的保護效應呈現出強烈的「性別雙態性 (sexual dimorphism)」。在女性群體中,H-IIV帶來的AD風險降低不僅更為顯著,且持續時間更長(在ITT分析中可達17個月)。相對地,在男性群體中,這種保護效應的出現較為滯後,且整體顯著性不如女性。這項發現呼應了免疫學界對女性在疫苗接種後通常能產生更強烈體液與細胞免疫反應的認知,也暗示未來在制定神經保護的疫苗策略時,可能需要納入性別差異的考量。
Q5:如果改變終點指標的定義,高劑量疫苗的保護效應是否依然穩健?
研究團隊進行了多項敏感性分析以驗證結果的穩健性。當將結局指標從阿茲海默症擴大為「阿茲海默症與相關癡呆症 (ADRD)」時,H-IIV的保護效應依然顯著,在第17個月時的NNT為357.1。然而,當結局改為「輕度認知障礙 (MCI)」時,結果卻出現了不一致。研究者指出,這很可能是因為MCI在基層臨床實務中存在極高的漏診率與誤分類風險(高達92%的預期MCI病例在索賠數據中缺乏診斷代碼),凸顯了利用行政索賠數據庫研究早期認知退化的先天侷限。
Q6:這種劑量依賴性的保護效應,究竟是單純因為「少得流感」,還是免疫系統被「重新編程」了?
這是本研究最具爭議與啟發性的推論。雖然高劑量疫苗確實能提供更好的流感防護力,進而減少因嚴重感染引發的全身性發炎與神經損傷,但研究團隊更傾向於另一種可能:高劑量抗原可能引發了更強泛的「訓練免疫 (trained immunity)」。這意味著,疫苗不僅啟動了針對流感的特異性抗體,更可能重塑了中樞神經系統的先天免疫反應(如微膠質細胞的吞噬能力),加速了澱粉樣蛋白的清除或減輕了神經發炎。這一觀點若能在未來的生物標記研究中獲證,將徹底顛覆我們對疫苗價值的傳統認知。