283
A Population-Based Approach to the Argument on Brain-First and Body-First Pathogenesis of Lewy Body Disease

路易氏體疾病(包含帕金森氏症與路易氏體失智症)的病理特徵是α-突觸核蛋白的異常堆積。過去的研究提出「身體優先」與「腦部優先」兩種假說,認為α-突觸核蛋白的病理進程可能分別從周邊神經系統或中樞神經系統開始。此篇研究利用流行病學方法,分析了一個路易氏體疾病患者的群組,探索「身體優先」與「腦部優先」這兩種分類在臨床上的表現。
文章重點
- 什麼是「身體優先」和「腦部優先」的路易氏體疾病?
- 此研究如何定義和區分「身體優先」和「腦部優先」?
- 此研究的主要發現是什麼?
- 這些發現挑戰了哪些傳統觀點?
- 為什麼這項研究特別納入巴金森失智症(PDD)患者?
- 研究對於路易氏體疾病的診斷和治療有什麼啟示?
內容目錄
內容目錄
A Population-Based Approach to the Argument on Brain-First and Body-First Pathogenesis of Lewy Body Disease
以基於群體的研究方法探討路易氏體疾病「腦部優先」與「身體優先」發病機制的爭論
文獻出處
背景
巴金森病的定義與特徵:
- 定義: 巴金森病 (PD) 是一種神經退行性疾病。
- 病理特徵: α-突觸核蛋白的病理性沉積和積累。
- 臨床表現: 非動作症狀和動作異常症狀。
- 非動作症狀: 自主神經功能障礙、睡眠障礙和神經精神症狀,可能先於動作異常症狀出現。
Braak 分期與 α-突觸核蛋白的病理傳播:
- Braak 分期: α-突觸核蛋白的初始錯誤摺疊可能始於嗅球和迷走神經的背運動核,並擴散到相連結構。
- 疾病早期: 黑質相對不受影響,疾病存在於腦幹、嗅球和自主神經系統等區域。
- 非動作症狀與 Braak 分期的關係: 非動作症狀的臨床表現可能與病理 Braak 分期相關。
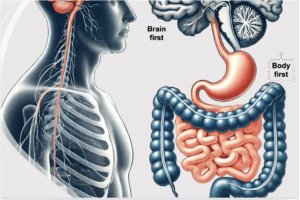
身體優先 和 腦部優先 假說:
- 身體優先 和 腦部優先 假說: Horsager 等人提出了兩種不同的 α-突觸核蛋白進展模式。
- 身體優先: 病理學特徵是從迷走神經開始的上升性突觸核蛋白沉積,臨床上表現為在動作異常症狀出現前至少 1 年出現快速眼動睡眠行為障礙 (RBD),代表一種由下而上的進展。
- 腦部優先: 病理學特徵是在早期疾病階段沒有周圍神經系統受累的中央突觸核蛋白沉積,臨床上表現為沒有動作異常前 RBD,代表一種由上而下的傳播。
研究目的
- 複製 Horsager 等人的分析: 在已建立的路易體疾病 (LBD) 群體為基礎的世代研究中複製 Horsager 等人的分析,
- 該世代研究收入 1991 年至 2005 年間出現巴金森症相關動作異常症狀的患者。
- 擴展分析範圍: 將分析擴展到包括失智症患者(路易體失智症 [DLB] 和巴金森失智症 [PDD]),而不僅僅是巴金森病患者。
- 評估其他非動作症狀的影響: 分析其他非動作症狀(便秘、勃起功能障礙 [ED]、嗅覺缺失、快速動眼期睡眠行為障礙 [RBD] 和神經源性膀胱)對腦部優先和身體優先 LBD 的影響。
- 識別 “未指定” 類別: 設立第三類(定義為 “未指定”),以包括所有未被上述兩類分類的個體,避免將不太明確的病例強制納入腦部優先或身體優先類別。
研究方式
研究對象
- 數據來源: 利用 Rochester Epidemiology Project 醫療記錄連結系統,評估 1991 年 1 月 1 日至 2005 年 12 月 31 日期間所有臨床診斷為路易氏體疾病 (LBD) 的潛在病例。
- 病例識別: 分為兩個階段:
- 第一階段: 在 Rochester Epidemiology Project 中搜索 38 個代碼,這些代碼具有高敏感性和低特異性,旨在捕獲人群中所有 LBD 路易氏體相關疾病的病例。
- 第二階段: 運動障礙專家 (R.S.) 審查所有在 1991 年至 2005 年期間至少收到一個匹配代碼的個體的醫療記錄,手動排除所有假陽性病例和其他巴金森症候群病例(如多系統萎縮症、進行性核上性麻痺和皮質基底症候群等)。
- LBD 發病定義: 當病歷中首次記錄了巴金森氏症的 4 個主要動作異常症狀(靜止性震顫、僵硬、動作遲緩和姿勢反射受損)中的 2 個時的大概日期。
- 非動作症狀納入標準: 僅納入病歷中有記錄症狀且無法由其他原因解釋的便秘、勃起功能障礙、嗅覺缺失、快速眼動期睡眠行為障礙和神經源性膀胱等非動作症狀。
診斷標準
- 巴金森氏症的確認: 首先應用臨床標準,回顧性確認 LBD 的臨床診斷,巴金森氏症被定義為具有至少 2 種主要動作異常症狀(靜止性震顫、僵硬、動作遲緩和姿勢反射受損)的臨床綜合徵。
- 細化診斷: 應用最新的巴金森病、路易體失智症和巴金森病失智症標準來細化診斷。
- 腦部優先和身體優先 LBD 的分類: 根據兩組不同的標準將世代研究分為腦部優先(或自上而下)和身體優先(或自下而上)LBD。
- 第一種定義(與 Horsager 等人相同):
- 身體優先: 如果患者在動作異常症狀出現前至少 1 年出現 RBD,則區分為自下而上的進展。
- 腦部優先: 如果 RBD 出現在動作異常症狀出現之後,則將這些患者分類為具有自上而下的進展。
- 第二種定義(本團隊創建):
- 身體優先: 如果在動作異常症狀出現之前至少存在 1 種身體優先症狀(即便秘、神經源性膀胱或勃起功能障礙),而沒有腦部優先症狀(嗅覺缺失、RBD),則將患者分類為自下而上 LBD 病例。
- 腦部優先: 如果在動作異常症狀出現之前沒有身體優先症狀,則將其分類為具有自上而下的表現。
- 未分類: 在動作異常前階段同時具有身體優先和腦部優先症狀的患者(因此不符合自上而下和自下而上的標準)被定義為未分類。
- 第一種定義(與 Horsager 等人相同):
統計分析
- 連續變數: 以中位數和四分位距進行總結。
- 分類變數: 以頻率計數和百分比進行總結。
- 巴金森氏症亞型比較: 使用風險比 (RRs) 和 95% 信賴區間 (CIs) 比較自上而下和自下而上患者之間的巴金森氏症亞型比率。
- 主要動作異常症狀比較: 使用 RRs 和 95% CIs 比較自上而下和自下而上患者之間的主要動作異常症狀。
- 運動障礙和死亡風險評估: 使用 Cox 比例風險回歸評估發生運動障礙和患者死亡的風險。
- 事件: 以患者死亡或最後一次醫療隨訪時間定義為事件發生。。
- 模型調整: 模型根據患者巴金森氏症症狀發作時的年齡、性別和巴金森氏症類型進行校症。
- 次要分析: 根據巴金森氏症發作前是否存在便秘、勃起功能障礙、快速眼動期睡眠行為障礙、嗅覺缺失或神經源性膀胱,評估發生運動障礙和患者死亡的風險。
- 多變量 Cox 回歸模型: 在考慮患者年齡、性別和巴金森氏症類型的多變量 Cox 回歸模型中同時評估所有五個感興趣的症狀。
結果
參與者特徵
- 病例數: 1991 年至 2005 年間,明尼蘇達州奧姆斯特德縣共有 439 例臨床定義的 LBD 病例,其中包括 304 例巴金森病、80 例路易體失智症和 55 例巴金森病失智症。
- Horsager 等人定義的分類:
- 397 例 (90.4%) 為腦部優先 LBD。
- 42 例 (9.6%) 為身體優先 LBD。
- 腦部優先患者被診斷為巴金森病的可能性顯著更高 (RR = 1.36, 95% CI 1.01–1.82, p = 0.012)。
- 身體優先患者被診斷為路易體失智症的可能性顯著更高 (RR = 3.15, 95% CI 2.13–4.67, p < 0.001)。
- 兩組之間的巴金森病失智症表現無差異 (RR = 2.56, 95% CI 0.82–7.99, p = 0.082)。
- 擴展定義的分類:
- 260 例 (59.2%) 為腦部優先 LBD。
- 150 例 (34.2%) 為身體優先 LBD。
- 29 例 (6.6%) 為未指定 LBD。
- 使用擴展定義時,巴金森病、路易體失智症和巴金森病失智症在腦部優先和身體優先患者之間的表現無顯著差異。
動作異常症狀分佈
- 動作遲緩是最常見症狀: 在疾病過程中,動作遲緩是最常報告的巴金森氏症動作異常特徵 (94.5%),無論是身體優先組還是腦部優先組。
- 最不常見症狀: 姿勢反射受損報告最少(兩組均約為 40%)。
- 主要動作異常症狀患病率: 無論使用原始定義還是擴展定義,自上而下和自下而上組之間所有 4 種主要動作異常症狀的患病率均相似。
- 動作異常前的身體優先症狀與主要動作異常症狀的關係: 主要動作異常症狀的患病率不會隨著動作異常前身體優先症狀的存在而顯著改變。
異動症
- 異動症發生率: 22.3% 的患者觀察到異動症。
- 異動症發作時間:
- 原始定義:自上而下 LBD者, 動作異常症狀發生後出現異動症的中位數為 5.5 年,自下而上 LBD 者,動作異常症狀發生出現異動症的後中位數為 4.5 年。
- 擴展定義:自上而下組動作異常症狀發生後出現異動症的中位數為 5.5 年,自下而上組動作異常症狀發生後出現異動症的中位數為 5.6 年。
- 異動症風險: 兩組發生異動症的風險無論在原始定義和擴展定義都沒有差異。
生存率
- 調整後分析: 在調整了隨訪時間、年齡和性別後,自下而上組患者與自上而下組的患者相比在死亡率上沒有顯著差異。
- 原始定義: HR 0.89, 95% CI 0.63-1.26, p = 0.52
- 擴展定義: HR 0.90, 95% CI 0.73-1.13, p = 0.37
結論
研究結果與先前研究的比較:
- 預期結果: 預期巴金森病遵循更經典的自下而上的進展(根據 Braak 分期),而路易體失智症遵循自上而下的進展,因為認知症狀出現較早。
- 與 Horsager 等人的研究不符: 本研究結果與 Horsager 等人的研究結果不符,腦部優先患者更可能患有巴金森病,而身體優先患者更可能患有路易體失智症。
對 “腦部優先” 和 “身體優先” 假說的反思:
- 過於簡化: 僅依賴單一變量(動作異常前 RBD)來定義腦部優先和身體優先表型可能過於簡化。
- 建議: 應考慮其他特徵(如更多臨床數據、影像學研究等),以更好地區分這兩種類型,並為症狀在整個疾病過程中的進展提供更完善的解釋。
自上而下/自下而上傳播模型的局限性:
- 解剖學基礎: 橋腦中的 α-突觸核蛋白積累導致 RBD,而動作異常症狀的發作與中腦(即黑質)內的損傷有關。 α-突觸核蛋白的傳播方向決定了 RBD 和巴金森氏症的發作順序。
- 局限性: 該模型依賴於受路易氏體病理影響最大的區域首先受影響的假設,可能未考慮到 α-突觸核蛋白的傳播可能受大腦內阻力最小區域的影響,以及中樞神經系統不同結構對路易氏體病理和神經變性的內在脆弱性。
- 與路易體失智症的矛盾: 自上而下的 α-突觸核蛋白進展無法解釋一些病理證實的路易體失智症病例中黑質相對不受影響的情況,也無法解釋沒有巴金森氏症的路易體失智症病例的存在。
替代解釋與其他影響因素:
- 同時多點病變: α-突觸核蛋白傳播和巴金森氏症發作可能同時發生在多個位置,這也可以解釋為什麼解剖學上相距如此遙遠的結構(如中樞神經系統、周圍神經系統等)可以同時受累。
- 其他錯誤摺疊或功能異常的蛋白質: 除了 α-突觸核蛋白,其他錯誤摺疊或功能異常的蛋白質(如 β 類澱粉蛋白和 tau 蛋白)也可能與這些患者的症狀發作和進展有關。
- 生物標記的複雜性: 使用單一生物標記來解釋 LBD 等複雜神經退行性疾病的病理生理學可能過於簡化,因為目前正在研究的生物標記數量眾多,每種都有幾種分子亞型。
- 多年病變的影響: 一旦個體已經經歷了多年的神經變性,並且 α-突觸核蛋白病理已經達到橋腦和中腦,無論是自上而下還是自下而上的傳播,個體之間可能沒有動作異常症狀的差異。
巴金森病失智症患者加入的影響:
- 加強研究結果: 巴金森病失智症患者的加入可能加強了我們的研究結果,進一步證明將 LBD 患者分為兩大類可能過於簡單。
- 與先前理論的矛盾: 先前推測自下而上的進展可能與失智症在動作異常症狀之前發作有關,但同時假設巴金森病主要以腦部優先病例為特徵,這兩個理論似乎相互矛盾。
結論:
- 自上而下/自下而上 α 突觸核蛋白傳播的概念可能無法解釋這些疾病的複雜性,導致對非線性致病過程的過度簡化。
研究限制
- 樣本數限制: 尤其是身體優先類別的患者數量有限,可能使得某些比較更具挑戰性。
- 世代研究的固有偏差: 由於研究涵蓋的時間跨度較長,醫療記錄的詳細程度隨著時間的推移而增加,可能導致信息偏差。
- 多導睡眠圖診斷 RBD 的信息缺乏: 較早的醫療記錄中可能缺乏多導睡眠圖診斷 RBD 的信息,可能影響對較年長患者的正確臨床表徵。
重點問題
- 什麼是「身體優先」和「腦部優先」的路易氏體疾病?
- 這兩種假說嘗試解釋路易氏體疾病中α-突觸核蛋白病理進程的起點和傳播方式。
- 「身體優先」假說認為病程從周邊神經系統開始,向上傳播至大腦。
- 「腦部優先」假說則認為病程從大腦開始,向下傳播至身體其他部位。
2. 此研究如何定義和區分「身體優先」和「腦部優先」?
- 研究採用兩種定義方式:
- 原始定義:根據快速動眼期睡眠行為障礙(RBD)是否早於運動症狀出現至少一年來區分。
- 擴展定義:考慮更多非運動症狀(如便秘、勃起功能障礙、嗅覺喪失、神經性膀胱),若身體相關症狀早於大腦相關症狀出現,則歸類為「身體優先」。
3. 此研究的主要發現是什麼?
- 無論採用哪種定義方式,研究未發現「身體優先」和「腦部優先」患者在運動症狀、存活率等方面存在顯著差異。
- 巴金森病患者更可能被歸類為「腦部優先」,而路易氏體失智症患者更可能被歸類為「身體優先」。
4. 這些發現挑戰了哪些傳統觀點?
- 研究結果挑戰了過去將路易氏體疾病簡單分為「身體優先」或「腦部優先」的二分法觀點。
- 疾病的發展可能比我們想像的更複雜,並非單純的「從上到下」或「從下到上」。
5. 為什麼這項研究特別納入巴金森失智症(PDD)患者?
- 納入PDD巴金森失智症患者擴大了研究範圍,因為PDD代表了帕金森氏症的疾病進程中,認知功能出現障礙的階段。
- 這有助於更全面地了解路易氏體疾病中,運動症狀和認知症狀之間的關係,以及它們與「身體優先」或「腦部優先」假說的關聯。
6. 研究對於路易氏體疾病的診斷和治療有什麼啟示?
- 研究結果提醒我們,路易氏體疾病的病程可能比我們過去所想的更複雜,不能簡單地用「身體優先」或「腦部優先」來二分。
- 未來可能需要發展更精確的生物標記和臨床評估工具,以幫助我們更深入地了解疾病的個別差異,並提供更個人化的治療方案。
個人想法
- 在之前Horsager的分類法中用了18F-dihydroxyphenylalanine (FDOPA) PET和123I-metaiodobenzylguanidine (MIBG) scintigraphy來佐證將巴金森病的患者分為body-first身體優先和brain-first腦部優先兩組 ,如便秘、神經源性膀胱或勃起功能障礙等症狀放在body-first比較好了解,但RBD也放在body-first組就有點爭議了,似乎是brain-first以中腦黑質為起點,但body-first也包括由pons為起點。
- 此次的研究中的延伸版,其實是把RBD放入了brain-first,但有趣的是無論那一種分法,都沒有辦法看到後續臨床症狀發展中,無論是動作障礙還是異動症發生的比例有所不同。
- 所以non-motor症狀中的便秘、神經源性膀胱或勃起功能障礙是否也不一定是腦外的神經所引起,腦內尤其是腦幹中的變化也貢獻了一部分?
- 還是其實用dopa scan 和 MIBG scan來分類會比較好?
- 也可能其實這一類的疾病真的只是臨床表徵不同,而臨床表徵又受到了co-pathology的影響,而使得臨床表現變複雜了?